Trombocitemia esencial: causas, síntomas, diagnóstico y tratamiento
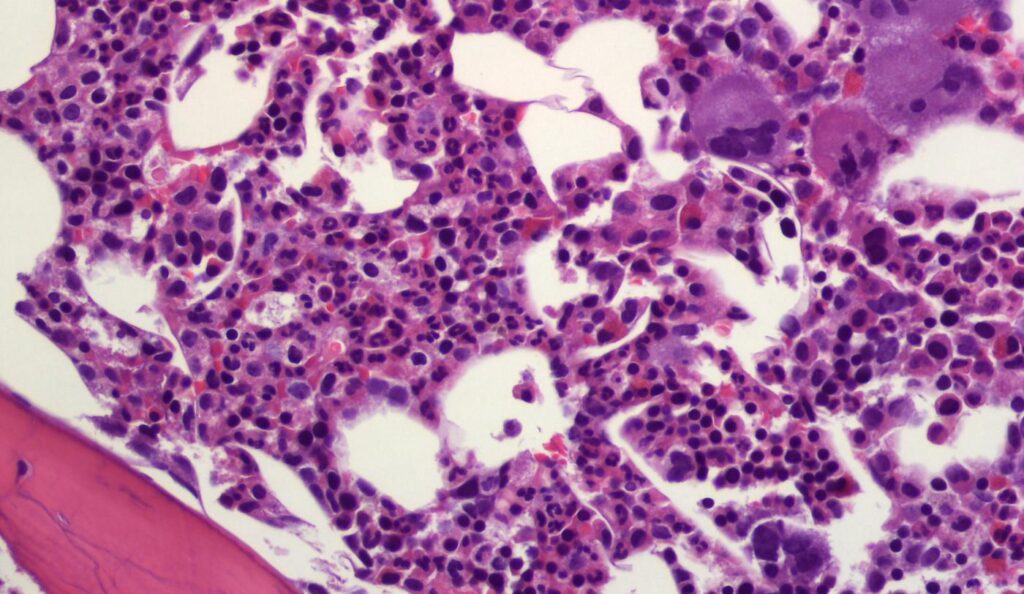
La trombocitemia esencial (TE), también conocida como trombocitosis primaria, es un trastorno mieloproliferativo crónico de la médula ósea caracterizado por la producción excesiva de plaquetas (trombocitos) sin una causa secundaria aparente. Estas plaquetas, aunque numerosas, pueden ser funcionalmente anormales, lo que aumenta el riesgo de trombosis (formación de coágulos) o, paradójicamente, de hemorragias. La enfermedad suele desarrollarse lentamente y afecta principalmente a adultos mayores de 50 años, aunque puede aparecer en personas jóvenes y, en casos raros, en niños.
Función de las plaquetas
Las plaquetas son fragmentos celulares producidos en la médula ósea a partir de megacariocitos, y su función principal es participar en la coagulación sanguínea. Cuando se activan de forma excesiva o son demasiado abundantes, pueden alterar el equilibrio hemostático del organismo.
Causas y factores de riesgo
La trombocitemia esencial se produce por mutaciones adquiridas en las células madre hematopoyéticas que hacen que la médula ósea produzca demasiadas plaquetas. En la mayoría de los casos, se detectan mutaciones en genes relacionados con la señalización celular:
- JAK2 V617F: presente en aproximadamente 50-60 % de los casos.
- CALR: en cerca del 20-25 % de los pacientes.
- MPL: en alrededor del 5 %.
- En un pequeño porcentaje no se identifica ninguna mutación conocida.
A diferencia de la trombocitosis reactiva (secundaria a infecciones, inflamación, sangrados o cirugías), la trombocitemia esencial es primaria y clonal, es decir, se origina por un defecto en la célula madre hematopoyética.
Síntomas
Muchos pacientes son asintomáticos y el diagnóstico se realiza de forma incidental durante un análisis de sangre rutinario. Sin embargo, cuando hay manifestaciones clínicas, estas suelen deberse a complicaciones trombóticas o hemorrágicas. Los síntomas comunes incluyen:
- Dolor de cabeza y mareos.
- Alteraciones visuales (visión borrosa o destellos luminosos).
- Dolor, enrojecimiento y ardor en manos y pies (eritromelalgia).
- Moretones o sangrado fácil, incluyendo hemorragias nasales o gingivales.
- Trombosis venosa o arterial, que puede derivar en accidentes cerebrovasculares, infartos o embolias pulmonares.
- Esplenomegalia (agrandamiento del bazo) en algunos casos.
Complicaciones
Si no se trata adecuadamente, la trombocitemia esencial puede causar complicaciones graves:
- Trombosis arterial o venosa, que puede provocar infarto de miocardio, accidente cerebrovascular o trombosis venosa profunda.
- Hemorragias graves, especialmente cuando el número de plaquetas supera 1,000,000/µL.
- Transformación en mielofibrosis secundaria (fibrosis de la médula ósea) en un pequeño porcentaje.
- Evolución a leucemia mieloide aguda, aunque esto es raro (menos del 5 % de los casos).
Diagnóstico
El diagnóstico se basa en varios criterios clínicos, hematológicos y genéticos, establecidos por la Organización Mundial de la Salud (OMS):
- Recuento persistente de plaquetas > 450,000/µL.
- Biopsia de médula ósea que muestra proliferación predominante de megacariocitos.
- Exclusión de otras causas de trombocitosis, como infecciones, inflamación o deficiencia de hierro.
- Presencia de mutaciones en JAK2, CALR o MPL.
Otros estudios complementarios incluyen análisis de sangre completos, estudios de coagulación y pruebas genéticas.
Tratamiento
El tratamiento depende del riesgo de complicaciones trombóticas y de la edad del paciente. Los objetivos principales son reducir el número de plaquetas y prevenir trombosis o hemorragias.
- Observación activa: En pacientes jóvenes y sin factores de riesgo, puede no requerirse tratamiento inmediato, solo vigilancia.
- Aspirina en dosis bajas: Se utiliza para reducir el riesgo de trombosis en pacientes con síntomas microvasculares o factores de riesgo cardiovascular.
- Agentes citoreductores: Medicamentos como hidroxiurea o anagrelida se emplean para disminuir la producción de plaquetas en pacientes con alto riesgo (mayores de 60 años, antecedentes de trombosis, o recuentos plaquetarios muy elevados).
- Interferón alfa: Puede usarse en pacientes jóvenes o embarazadas, ya que no es teratogénico.
- Cuidados especiales en el embarazo: Las mujeres con trombocitemia esencial tienen mayor riesgo de complicaciones obstétricas, por lo que se requiere un manejo especializado.
Pronóstico
El pronóstico suele ser favorable, con una esperanza de vida cercana a la normal si la enfermedad se controla adecuadamente. La mayoría de los pacientes vive décadas después del diagnóstico, aunque el seguimiento regular con hematología es esencial para detectar y manejar posibles complicaciones a tiempo.
En conclusión, la trombocitemia esencial es un trastorno crónico que, aunque no tiene cura definitiva, puede controlarse eficazmente con tratamiento adecuado y vigilancia médica continua. El diagnóstico temprano y la prevención de eventos trombóticos son fundamentales para garantizar una buena calidad de vida.