Distrofia Muscular de Becker (DMB): descripción completa

La Distrofia Muscular de Becker (DMB) es una enfermedad neuromuscular hereditaria que causa debilidad y degeneración progresiva de los músculos esqueléticos y cardíacos. Es un trastorno genético relacionado con el cromosoma X, y afecta principalmente a varones, aunque mujeres portadoras pueden presentar síntomas leves.
Se considera una forma más leve y de progresión más lenta que la Distrofia Muscular de Duchenne (DMD), con la cual comparte características clínicas y genéticas.
1.
Causa genética
- Producida por mutaciones en el gen DMD, ubicado en el cromosoma X (Xp21).
- Este gen codifica la distrofina, una proteína esencial para la estabilidad de las fibras musculares.
- En la DMB, las mutaciones permiten la producción de distrofina funcional pero anormal o insuficiente.
- A diferencia de la DMD, donde no se produce distrofina funcional, en la DMB sí hay algo de distrofina presente, lo que reduce la gravedad de los síntomas.
2.
Herencia
- Transmisión ligada al cromosoma X recesiva.
- Las mujeres portadoras tienen una copia alterada del gen, pero usualmente no manifiestan síntomas importantes.
- Los varones afectados tienen el gen mutado en su única copia del cromosoma X.
3.
Inicio de los síntomas
- Generalmente aparece entre los 5 y 20 años, aunque puede manifestarse más tarde.
- En comparación con la DMD, el inicio es más tardío y la progresión es más lenta.
4.
Síntomas principales
- Debilidad muscular progresiva, especialmente en:
- Caderas
- Muslos
- Pelvis
- Hombros
- Dificultad para correr, saltar o subir escaleras.
- Marcha anormal (de pato) y tendencia a caerse.
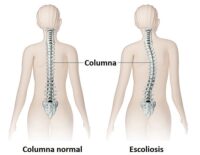
- Hiperlordosis (curvatura excesiva de la espalda).
- Pseudohipertrofia de las pantorrillas (aumento aparente de masa muscular por grasa y tejido fibroso).
- Fatiga muscular rápida.
- Afectación del corazón (miocardiopatía dilatada) en etapas más avanzadas.
- En general, la función intelectual es normal, a diferencia de algunos casos de Duchenne.
5.
Complicaciones
- Problemas cardíacos (arritmias, miocardiopatía).
- Dificultades respiratorias en fases avanzadas.
- Contracturas articulares o deformidades musculoesqueléticas.
- Dependencia de silla de ruedas en etapas avanzadas, aunque muchos pacientes mantienen la marcha hasta la adultez.
6.
Diagnóstico
- Examen clínico y antecedentes familiares.
- Pruebas musculares (fuerza, movilidad, reflejos).
- Análisis de sangre:
- Niveles elevados de CK (creatina quinasa), indicativo de daño muscular.
- Estudios genéticos:
- Confirmación mediante análisis del gen DMD.
- Electromiografía (EMG) y biopsia muscular, en algunos casos.
- Evaluación cardíaca periódica (ECG, ecocardiograma, resonancia).
7.
Tratamiento
No existe cura, pero el tratamiento puede mejorar la calidad de vida y ralentizar la progresión:
a) Tratamiento médico:
- Corticoides (en algunos casos) para preservar fuerza muscular.
- Cardiólogos para seguimiento y tratamiento de la miocardiopatía.
- Medicación para arritmias o insuficiencia cardíaca.
b) Terapias de apoyo:
- Fisioterapia: mantener movilidad, prevenir contracturas.
- Terapia ocupacional: adaptación de actividades diarias.
- Ortopedia: uso de férulas o dispositivos de asistencia.
- Rehabilitación respiratoria, si hay debilidad de músculos respiratorios.
c) Apoyo psicológico:
- Acompañamiento emocional al paciente y la familia.
- Apoyo escolar y social en etapas de transición.
8.
Pronóstico
- Es muy variable, pero en general más favorable que la Distrofia de Duchenne.
- Muchos pacientes conservan la capacidad para caminar hasta la adultez.
- La esperanza de vida puede ser casi normal si no hay complicaciones cardíacas graves.