Poliposis intestinal: causas, manifestaciones y manejo integral
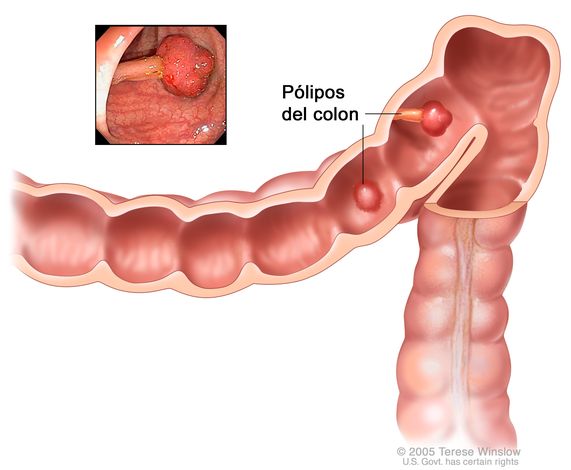
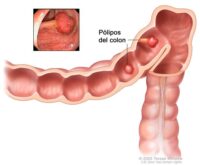
La poliposis intestinal es un término médico que describe la presencia de múltiples pólipos en el tracto gastrointestinal, especialmente en el colon y el recto. Los pólipos son crecimientos anormales de la mucosa intestinal que pueden variar en tamaño, forma y potencial maligno. Aunque algunos pólipos son benignos, ciertas formas de poliposis están asociadas con un alto riesgo de desarrollar cáncer colorrectal, por lo que su detección y tratamiento oportunos son fundamentales.
Existen distintos tipos de poliposis intestinal, pero los más relevantes desde el punto de vista clínico son los síndromes hereditarios. Entre ellos destaca la poliposis adenomatosa familiar (PAF), una enfermedad genética causada por mutaciones en el gen APC. Esta condición se caracteriza por la aparición de cientos o miles de pólipos adenomatosos en el colon desde edades tempranas, generalmente durante la adolescencia. Si no se trata, prácticamente todos los pacientes con PAF desarrollarán cáncer colorrectal antes de los 40 años.
Otro tipo importante es el síndrome de Lynch, también conocido como cáncer colorrectal hereditario no polipósico. A diferencia de la PAF, en este síndrome no se presentan numerosos pólipos, pero los pocos que aparecen tienen una alta probabilidad de malignizarse. También existen otras variantes como la poliposis juvenil y el síndrome de Peutz-Jeghers, que presentan características específicas como pólipos hamartomatosos y manifestaciones fuera del intestino, como manchas pigmentadas en la piel.
Los síntomas de la poliposis intestinal pueden ser variables. En muchos casos, especialmente en etapas iniciales, los pólipos no causan molestias y se detectan de manera incidental durante estudios de rutina. Sin embargo, cuando los pólipos crecen o aumentan en número, pueden aparecer signos como sangrado rectal, anemia, cambios en los hábitos intestinales (diarrea o estreñimiento), dolor abdominal o pérdida de peso inexplicada.
El diagnóstico se basa principalmente en estudios endoscópicos como la colonoscopía, que permite visualizar directamente los pólipos y tomar biopsias para su análisis histológico. En casos sospechosos de origen hereditario, se pueden realizar pruebas genéticas para identificar mutaciones específicas y evaluar el riesgo en otros miembros de la familia.
El tratamiento depende del tipo de poliposis, el número de pólipos y el riesgo de malignidad. En casos leves, los pólipos pueden ser removidos durante la colonoscopía mediante técnicas como la polipectomía. Sin embargo, en enfermedades como la poliposis adenomatosa familiar, suele ser necesario realizar una cirugía para extirpar parte o la totalidad del colon (colectomía) como medida preventiva contra el cáncer.
El seguimiento médico es esencial en todos los casos. Los pacientes deben someterse a revisiones periódicas para detectar nuevos pólipos o cambios en los existentes. Asimismo, en los síndromes hereditarios, se recomienda el asesoramiento genético para orientar a los familiares sobre su riesgo y las medidas preventivas disponibles.
En cuanto a la prevención, aunque no todos los casos pueden evitarse, especialmente los de origen genético, mantener una dieta equilibrada rica en fibra, reducir el consumo de carnes procesadas, evitar el tabaquismo y realizar actividad física regularmente puede contribuir a disminuir el riesgo de desarrollar pólipos intestinales.
En conclusión, la poliposis intestinal es una condición que puede variar desde formas benignas hasta síndromes hereditarios con alto riesgo de cáncer. Su importancia radica en la detección temprana, el manejo adecuado y el seguimiento continuo, lo que permite mejorar significativamente el pronóstico y la calidad de vida de los pacientes.