Lepra (Enfermedad de Hansen)
La lepra, también conocida como enfermedad de Hansen, es una enfermedad infecciosa crónica causada por Mycobacterium leprae y, menos frecuentemente, Mycobacterium lepromatosis. Afecta principalmente la piel, los nervios periféricos, la mucosa de las vías respiratorias superiores y los ojos. Es una enfermedad antigua, pero totalmente curable con tratamiento antibiótico adecuado.
Etiología
El agente causal es Mycobacterium leprae, un bacilo ácido-alcohol resistente, de crecimiento extremadamente lento. No puede cultivarse en medios artificiales, lo que ha dificultado su estudio. Se transmite principalmente por gotículas respiratorias, a partir de casos no tratados. La susceptibilidad individual depende de factores genéticos y del estado inmunológico.
Epidemiología
La lepra sigue siendo endémica en algunas regiones de Asia, África y América Latina. Aunque su incidencia ha disminuido drásticamente gracias a la terapia poliquimioterápica (PQT), se siguen notificando cientos de miles de casos nuevos globalmente cada año. La enfermedad afecta a personas de todas las edades, pero es más frecuente en adultos jóvenes.
Fisiopatología
La evolución clínica de la lepra depende de la respuesta inmunológica del huésped. Una respuesta celular fuerte (Th1) limita la proliferación bacilar y genera formas paucibacilares. Una respuesta humoral predominante (Th2) favorece la diseminación bacilar y la aparición de formas multibacilares.
El bacilo muestra predilección por los nervios periféricos, donde produce inflamación, desmielinización y daño axonal, lo que lleva a la pérdida de sensibilidad, debilidad muscular y deformidades si no se trata a tiempo.
Clasificación
1. Clasificación de Ridley y Jopling (clínico-inmunológica)
- Lepromatosa lepromatosa (LL): enfermedad difusa, multibacilar, inmunidad celular pobre.
- Lepromatosa borderline (BL).
- Borderline-borderline (BB).
- Borderline tuberculoide (BT).
- Tuberculoide tuberculoide (TT): lesiones bien delimitadas, paucibacilar, inmunidad celular robusta.
2. Clasificación operativa de la OMS
- Paucibacilar (PB): hasta 5 lesiones cutáneas, baciloscopia negativa.
- Multibacilar (MB): más de 5 lesiones, o baciloscopia positiva.
Manifestaciones clínicas
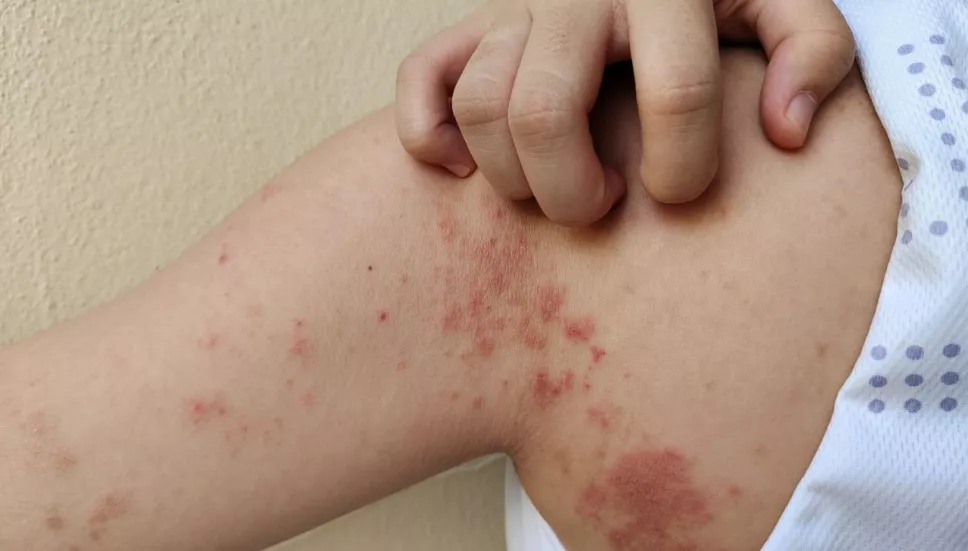
Manifestaciones cutáneas
- Máculas hipopigmentadas o eritematosas con pérdida de sensibilidad.
- Placas infiltradas.
- Nódulos o lesiones difusas en formas multibacilares.
- Piel seca por afectación del sistema nervioso autónomo.
Afectación nerviosa
Es una característica clave:
- Engrosamiento de nervios periféricos (cubital, peroneo, tibial posterior).
- Pérdida de sensibilidad térmica, dolorosa y táctil.
- Debilidad muscular que puede conducir a deformidades como “mano en garra” o “pie caído”.
Manifestaciones sistémicas (principalmente en formas lepromatosas)
- Rinitis crónica y obstrucción nasal.
- Iridociclitis y otras formas de afectación ocular.
- Testículos: orquitis y esterilidad en casos avanzados.
Reacciones lepra
Son episodios inflamatorios agudos que pueden causar daño neurológico adicional.
1. Reacción tipo 1 (reacción reversa)
- Mediada por hipersensibilidad retardada.
- Edema y eritema de lesiones preexistentes.
- Puede haber inflamación aguda de nervios (neuritis).
2. Reacción tipo 2 (eritema nudoso leproso)
- Asociada a formas multibacilares.
- Nódulos dolorosos subcutáneos, fiebre y síntomas sistémicos.
- Mediado por inmunocomplejos.
Diagnóstico
El diagnóstico es principalmente clínico, apoyado por pruebas adicionales:
- Examen dermatoneurológico: lesiones con anestesia, engrosamiento de nervios.
- Baciloscopía (frotis de piel): útil para clasificar como PB o MB.
- Biopsia cutánea o nerviosa: granulomas, infiltrado linfocitario, presencia de bacilos (BAAR).
- PCR: confirma casos difíciles o tempranos, según disponibilidad.
Tratamiento
La lepra es curable mediante poliquimioterapia (PQT) recomendada por la OMS.
Esquema para lepra paucibacilar (6 meses)
- Rifampicina mensual supervisada.
- Dapsona diaria.
Esquema para lepra multibacilar (12 meses)
- Rifampicina mensual.
- Clofazimina mensual supervisada y diaria.
- Dapsona diaria.
Manejo de reacciones
- Corticoides sistémicos en reacción tipo 1 o neuritis.
- Talidomida en eritema nudoso leproso (excepto en mujeres en edad fértil por teratogenicidad).
Complicaciones
- Deformidades y discapacidades permanentes por daño nervioso no tratado.
- Ceguera por afectación ocular.
- Infecciones secundarias por pérdida de sensibilidad.
- Estigma social, que sigue siendo un problema importante en muchas regiones.
Pronóstico
Con diagnóstico temprano y tratamiento completo, la lepra tiene un pronóstico excelente, con curación y prevención de discapacidades. El retraso en el tratamiento aumenta el riesgo de daño neurológico irreversible.