Displasia esquelética: causas, características y manejo clínico
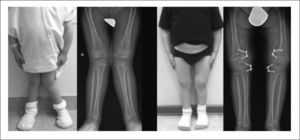
La displasia esquelética es un grupo de trastornos genéticos del desarrollo óseo que afectan el crecimiento, la forma y la estructura de los huesos y cartílagos del cuerpo. Estas alteraciones se producen por mutaciones en genes que controlan la formación y el mantenimiento del esqueleto, lo que da lugar a una amplia variedad de cuadros clínicos, desde formas leves hasta casos graves que pueden comprometer la vida.
En la actualidad se han identificado más de 400 tipos de displasias esqueléticas, cada una con características propias. Algunas de las más conocidas son la acondroplasia, la hipocondroplasia, la osteogénesis imperfecta y la tanatofórica. Todas comparten un mismo origen: un desarrollo anormal del cartílago o del hueso durante el crecimiento.
Las causas genéticas suelen ser mutaciones en genes como FGFR3, COL1A1, COL1A2, o COMP, entre otros. Estas mutaciones pueden heredarse de manera autosómica dominante o recesiva, aunque también es común que aparezcan de forma espontánea, sin antecedentes familiares.
Los síntomas y manifestaciones clínicas varían según el tipo de displasia, pero en general incluyen:
- Talla baja desproporcionada, con extremidades cortas en relación al tronco.
- Deformidades óseas en brazos, piernas, tórax o columna vertebral.
- Cabeza grande con frente prominente (macrocefalia), frecuente en la acondroplasia.
- Articulaciones laxas o rígidas, dependiendo del tipo de mutación.
- Problemas respiratorios y compresión medular en casos severos.
- En algunos tipos, fracturas frecuentes y huesos frágiles, como ocurre en la osteogénesis imperfecta.
El diagnóstico se basa en la observación clínica, estudios radiológicos y, en la mayoría de los casos, pruebas genéticas que permiten confirmar la mutación responsable. En algunos casos graves, la displasia puede detectarse durante el embarazo mediante ultrasonido o pruebas genéticas prenatales.
No existe una cura definitiva, pero sí múltiples estrategias de manejo médico y quirúrgico que buscan mejorar la calidad de vida y prevenir complicaciones. Estas incluyen:
- Cirugías ortopédicas para corregir deformidades o alinear huesos.
- Terapias físicas para fortalecer los músculos y mantener la movilidad.
- Atención respiratoria y neurológica en casos con compresión de vías respiratorias o médula espinal.
- En algunos casos, uso de hormona del crecimiento o tratamientos experimentales dirigidos a modificar la señalización celular afectada.
El pronóstico depende del tipo de displasia. Algunas personas pueden llevar una vida normal con adaptaciones mínimas, mientras que otras presentan limitaciones físicas importantes o complicaciones graves en órganos internos.
Además del tratamiento médico, el apoyo psicológico y social es fundamental para el desarrollo integral del paciente, ya que las diferencias físicas pueden afectar la autoestima y la adaptación social.
En conclusión, la displasia esquelética representa un conjunto complejo de trastornos óseos congénitos que requieren un abordaje multidisciplinario, donde genetistas, ortopedistas, fisioterapeutas y psicólogos trabajen de manera conjunta. Un diagnóstico temprano y una atención continua permiten mejorar la movilidad, prevenir complicaciones y favorecer una vida más plena y saludable para quienes la padecen.